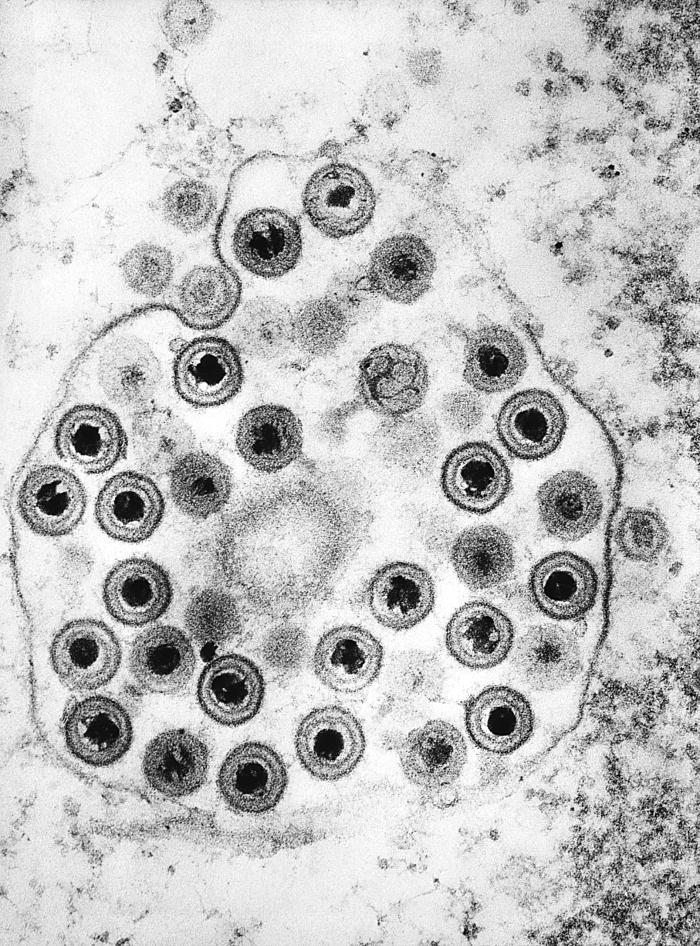
Los virus del herpes simple (VHS) pertenecen a la familia Herpesviridae, Subfamilia Alphaherpesvirinae, género Simplexvirus. Se trata de virus de ADN bicatenario, de un tamaño de 200-300 nanómetros. Están rodeados por una cápside icosaédrica; por fuera de la misma aparecen proteínas globulares de origen viral, denominadas tegumento y recubriendo la cápside hay una envoltura formada por numerosas glicoproteínas que son el medio de anclaje del virus a las células susceptibles.
Existen dos tipos que infectan a humanos: el VHS-1 y el VHS-2, que se diferencian principalmente en la forma de transmisión y en la zona del cuerpo a la que afectan. El VHS-1 se transmite fundamentalmente por contacto boca a boca y afecta principalmente a la zona bucal y facial. El VHS-2 se transmite principalmente por contacto sexual y afecta sobre todo a la zona genital o anal, pero ambos puedan afectar a ambas zonas.
Los VHS se caracterizan, al igual que otros miembros de la familia Herpesviridae, por su capacidad de permanecer en estado latente en el interior del organismo humano.
Viabilidad, propagación y transmisión
Reservorio
Humanos.
Hospedadores
Humanos y, en condiciones experimentales, primates y roedores.
Dosis Infectiva Mínima (DIM)
Se desconoce en la actualidad.
Supervivencia ambiental
Puede sobrevivir durante cortos periodos de tiempo fuera del hospedador, aproximadamente de unas pocas horas hasta 8 semanas en superficies secas.
Formas de resistencia
No presenta formas de resistencia.
Mecanismo de propagación y transmisión
El VHS-2 se transmite casi exclusivamente por contacto sexual, a través de secreciones genitales.
También, en trabajos de laboratorio, se contempla la posibilidad de transmisión por ingesta e inoculación accidental y por inhalación de alta concentración de bioaerosoles; aunque esta última no se ha evidenciado.
Vías de entrada
Dérmica. Mucosas. Parenteral.
Distribución geográfica
Mundial.
Actividades laborales con riesgo
Clasificación Nacional de Actividades Económicas (CNAE)
| CNAE 2009 | Descripción |
|---|---|
| P8510 | Educación preprimaria |
| Q8610 | Actividades hospitalarias |
| Q8621 | Actividades de medicina general |
| Q8622 | Actividades de medicina especializada |
| Q8623 | Actividades odontológicas |
Clasificación Nacional de Ocupaciones (CNO)
| CNO 2011 | Descripción |
|---|---|
| 2111 | Médicos de familia |
| 2112 | Otros médicos especialistas |
| 2121 | Enfermeros no especializados |
| 2122 | Enfermeros especializados (excepto matronos) |
| 2123 | Matronos |
| 2151 | Odontólogos y estomatólogos |
| 2152 | Fisioterapeutas |
| 3316 | Técnicos en prótesis dentales |
| 3321 | Técnicos superiores en higiene bucodental |
| 5611 | Auxiliares de enfermería hospitalaria |
| 5612 | Auxiliares de enfermería de atención primaria |
| 5629 | Trabajadores de los cuidados a las personas en servicios de salud no clasificados bajo otros epígrafes |
| 5721 | Cuidadores de niños en guarderías y centros educativos |
Efectos sobre la salud
Grupo de riesgo
2
(Ver Anexo II RD 664/1997 )Infección
La mayor parte de las infecciones suelen ser asintomáticas en individuos inmunocompetentes, mientras que en individuos inmunocomprometidos la infección puede tener graves consecuencias, por lo cual se puede considerar a los herpesvirus como patógenos oportunistas.
Los VHS producen una primoinfección sintomática o no, tras la cual permanecen latentes en los ganglios dorsales de la médula espinal, pudiendo reactivarse en cualquier momento durante la vida del paciente.
Las manifestaciones clínicas y la evolución de la enfermedad dependen del tipo de VHS, del lugar anatómico afectado, de si se trata del primer episodio o de una recidiva, y de la edad y situación inmunológica del paciente.
El VHS-1 afecta principalmente a la boca, faringe, cara, ojos y sistema nervioso central (SNC). El VHS-2 afecta sobre todo a la zona genital. Sin embargo, ambos pueden causar infecciones bucales o genitales. Las recidivas por el VHS-2 son de 8-10 veces más frecuentes que las producidas por el VHS-1. El 80 % de los pacientes inmunodeprimidos tienen recidivas, siendo las localizaciones periorales las más frecuentes. Las manifestaciones atípicas, las complicaciones de la enfermedad y las infecciones diseminadas, que pueden ocurrir hasta en un 10-15 %, también son más frecuentes en estos pacientes inmunodeprimidos.
Los síntomas habituales del herpes incluyen vesículas o úlceras dolorosas en el lugar infectado. Las principales manifestaciones clínicas son:
- Herpes oral/herpes labial/pupas labiales/calentura labial: la primoinfección se caracteriza por una sensación de hormigueo, picor y quemazón alrededor de la boca, seguida de la formación, en la zona de los labios, de la mucosa bucal, de las encías o de la faringe, de vesículas (ampollas) rellenas de líquido que rompen dejando úlceras o llagas muy dolorosas, que evolucionan a costras que desaparecen sin dejar cicatriz. Otros síntomas acompañantes son: fiebre, dolor de garganta, halitosis, anorexia, adenopatías cervicales, etc. Las recurrencias suelen ser más débiles que la primoinfección y, en adultos, suelen limitarse a los labios, causando úlceras bucales (ampollas febriles o calenturas).
- Panadizo herpético: primoinfección o reactivación del virus que suele afectar a los dedos o a la zona periungueal y se caracteriza por eritema y exudación, simulando celulitis bacteriana y se acompaña de adenopatía regional. En un segundo estadio, aparecen vesículas coalescentes que dan el aspecto clínico característico.
- Enfermedad herpética ocular/herpes ocular: primoinfección o reactivación del virus cuyos síntomas incluyen conjuntivitis folicular, blefaritis, obstrucción canalicular, iritis, retinitis, o queratitis, la cual puede afectar al epitelio corneal (queratitis epitelial, con formación de úlceras dendríticas en algunos casos), o al estroma corneal (queratitis estromal). Mientras que la queratitis epitelial tiende a resolverse espontáneamente en 1 o 2 semanas, la queratitis estromal tiene mayor riesgo de causar cicatrización corneal y pérdida de visión.
- Encefalitis herpética: primoinfección o reactivación del virus poco frecuente, pero grave. Afecta al sistema nervioso central y suele manifestarse de forma aguda con síntomas como: cefalea, fiebre, alteraciones de la conciencia, disfasia, cambios de personalidad y alucinaciones. En ausencia de tratamiento, la tasa de mortalidad es superior al 70 % y, en caso de supervivencia de los pacientes tratados, las secuelas pueden ser graves.
- Herpes genital: la primoinfección se caracteriza por la formación de vesículas o úlceras dolorosas en el pene, en el glande, en la vulva o en el perineo, que curan en aproximadamente 12 días y pueden ir acompañadas de síntomas como adenopatía, dolor corporal, mialgia y fiebre. Las recidivas suelen ser más débiles y menos dolorosas. La infección por VHS-2 puede favorecer la infección y la transmisión del virus VIH.
Efectos alérgicos (Ver Anexo II RD 664/1997 ) / (Ver Allergen )
No se han descrito
Efectos tóxicos (Ver Anexo II RD 664/1997 )
No se han descrito
Efectos cancerígenos (Ver International Agency for Research On Cancer - IARC )
No se han descrito
Efectos en la maternidad
Herpes neonatal: aunque es raro, se produce principalmente por VHS-2 y, en menos ocasiones, por VHS-1 en caso de infección genital de la madre.
El riesgo es mayor cuando la madre ha contraído la primera infección al final del embarazo. Las mujeres con herpes genital antes del embarazo tienen un riesgo mucho menor de transmitir el virus a sus hijos (16).
La transmisión puede tener lugar por vía intrauterina o transplacentaria en el 5 % de los casos, durante el parto o transmisión perinatal en el 85 % de los casos (el parto vaginal supone más riesgo de transmisión al niño que el parto por cesárea), y durante el postparto en el 10 % de los casos, por contacto del recién nacido con lesiones de VHS, a menudo un herpes labial, de familiares y/o personal sanitario.
La infección intrauterina puede dar lugar a aborto, muerte fetal o malformaciones congénitas cutáneas, oftálmicas o cerebrales.
La infección neonatal puede dar lugar a una enfermedad diseminada (sepsis), pudiendo afectar a diversos órganos viscerales (pulmones, hígado, glándulas suprarrenales, piel, ojos y cerebro); o puede afectar al sistema nervioso central, dando lugar a una meningoencefalitis, con síntomas tales como apatía, languidez y mareos; o puede limitarse a la piel, a los ojos y/o a la boca.
La tasa de mortalidad es elevada cuando se trata de enfermedad diseminada o de meningoencefalitis y, en caso de supervivencia, pueden quedar secuelas (9) (11) (13).
Enfermedad
| CIE-10 | Nombre | Enfermedad de Declaración Obligatoria |
|---|---|---|
| B00 | Infecciones por herpesvirus [herpes simple] | No |
Prevención y control
Desinfectantes
Lysol al 0,5 % durante 5 minutos, listerine (dilución 1:1) durante 5 minutos, lejía a 2000 partes por millón (ppm) durante 10 minutos, compuestos de amonio cuaternario, etanol al 30 %, isopropanol al 20%, orto-fenilfenol al 0,12 % y glutaraldehído al 0,04 %.
Inactivación física
Se inactiva a pH < 4, a temperaturas de 56 ºC durante 30 minutos y a 60 ºC durante 10 horas, y mediante exposición a microondas durante 4 minutos.
El VHS-2 es más termolábil que el VHS-1.
Antimicrobianos
Aciclovir (algunas cepas son resistentes, principalmente en individuos infectados con VIH), valaciclovir, famciclovir, penciclovir, foscarnet.
Vacunación
No disponible
Medidas preventivas generales
Mantener los locales, los equipos y los útiles de trabajo en condiciones adecuadas de limpieza y desinfección.
Eliminar o reducir al mínimo el material cortante o punzante.
Buenas prácticas de higiene: lavado riguroso de manos con agua y jabón al comenzar y finalizar la jornada laboral, después de quitarse el guante y tras el contacto con pacientes infectados o materiales contaminados. Evitar el contacto mano/guante contaminado-ojo. No comer, beber o fumar en el lugar de trabajo. Utilizar ropa de trabajo y equipos de protección individual adecuados.
Precauciones en centros sanitarios
En el ámbito sanitario se deberán adoptar las Precauciones Estándar cuando se trate de encefalitis y de herpes mucocutáneo recidivante, y las Precauciones por Contacto en caso de herpes neonatal y herpes mucocutáneo diseminado o primario grave hasta que las lesiones se sequen (14).
EPI
Protección de las manos: guantes de protección frente a microorganismos para manipular especímenes o materiales que pueden estar contaminados.
Protección ocular o facial: gafa de protección de montura universal en caso de riesgo de contacto accidental mano/guante contaminado-ojo, o pantalla de protección facial (símbolo de marcado en montura: 3) en caso de riesgo de exposición a salpicaduras.
Seguridad en laboratorio
Nivel de contención: 2
Los principales riesgos son el contacto directo con especímenes clínicos o aislados virales, la inhalación de aerosoles con alta concentración del virus, la exposición de la mucosa ocular, nasal o bucal a gotitas, la ingesta accidental y la inoculación parenteral accidental.
Las muestras o especímenes más peligrosos son los cultivos del virus y las secreciones o exudados de los tejidos afectados con vesículas o lesiones: las secreciones salivales, cervicales y uretrales.
Se requieren las prácticas y la contención de un nivel 2 de bioseguridad para manipular los cultivos, las muestras y los animales potencialmente infecciosos. Se debe trabajar dentro de una cabina de seguridad biológica en caso de que se trabaje con grandes volúmenes o se generen aerosoles; se debe evitar o reducir al mínimo el empleo de material cortante o punzante y se deben seguir unas correctas prácticas de higiene: lavado de manos, uso de guantes y ropa de trabajo. Además, se deben descontaminar los residuos antes de su eliminación.
Bibliografía
- Ares Alvarez J. Grupo de Patología Infecciosa AEPap. Niños con exantema, mama embarazada. Mayo de 2016.
- Barker, N.H. Ocular herpes simplex. BMJ Clin Evid. 2008; 2008: 0707.
- Bolyard, Elizabeth A., et al. “Guideline for Infection Control in Healthcare Personnel, 1998.” Infection Control and Hospital Epidemiology, vol. 19, no. 6, 1998, pp. 407–463.
- Fica C., A., Pérez C., C., Reyes O., P., Gallardo P., S., Calvo P., X., Salinas S., A.M. Encefalitis herpética. Serie clínica de 15 casos confirmados por reacción de polimerasa en cadena. Rev Chil Infect 2005; 22 (1): 38-46.
- Pousa Castro X., Bascones Martínez A. Herpesvirus. Av. Odontoestomatol 2011; 27 (1): 11-24.
- Sridhar, U., Bansal, Y., Choudhury, S., Gupta, A.K. Conjunctival dendrite in a case of primary herpes simplex infection. British Journal Ophthalmol. 2004 Apr; 88(4): 590–591.
- Siegel JD, Rhinehart E, Jackson M, Chiarello L, and the Healthcare Infection Control Practices Advisory Committee.Guideline for Isolation Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings. 2007. Actualizada 2019.
- Centers for Disease Control and Prevention (CDC). Biosafety in Microbiological and Biomedical Laboratories. 6th edition. 2020.
- Hospital Universitari Vall d´Hebron, Barcelona. Infección neonatal por virus Herpes simplex. Julio 2015.
- Innogenetics Diagnóstica y Terapéutica, S.A. Protocolos Clínicos de Diagnóstico Serológico Comentado.- Núm. 10. VIRUS HERPES 1, 2, 6, 7 y 8. 1999.
- Instituto Nacional de Seguridad e Higiene en el Trabajo (INSHT). Directrices para la evaluación de riesgos y protección de la maternidad en el trabajo. 2011.
- Instituto Nacional de Seguridad e Higiene en el Trabajo (INSHT). Directrices para la decisión clínica en enfermedades profesionales. DDC-DER-04. Enfermedades profesionales de la piel. Enfermedades infecciosas y parasitarias. 2012.
- Public Health Agency of Canada. Pathogen Safety Data Sheets and Risk Assessment. Herpes Simplex Virus. 2011.
- Servicio Riojano de Salud. Precauciones de aislamiento en centros sanitarios. 2008.
- Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica. Diagnóstico microbiológico de las infecciones por herpesvirus. 2005.
- World Health Organization. Fact sheets. Herpes simplex virus. 2022.