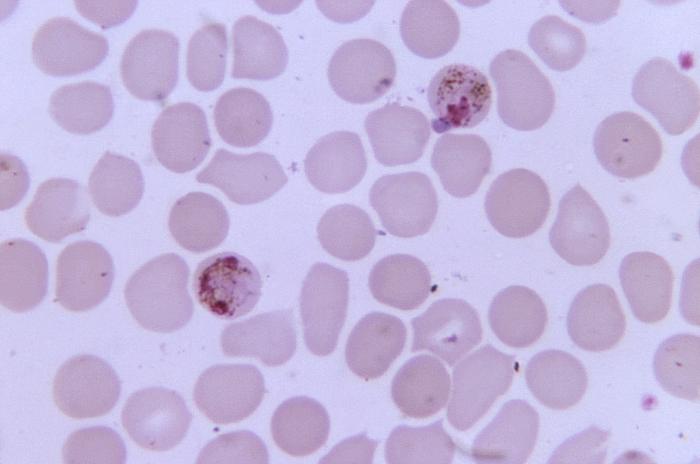
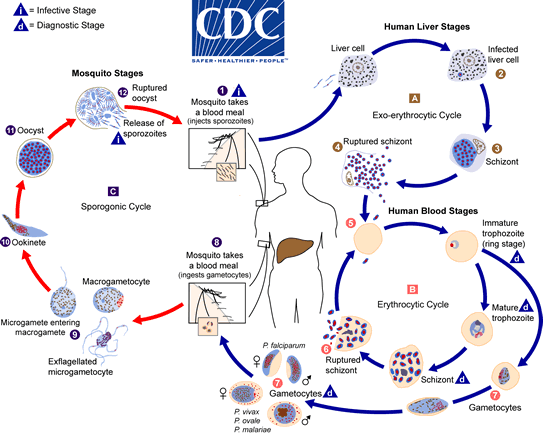
Plasmodium es un protozoo perteneciente al filo Aplicomplexa y familia Plasmodiidae.
Su ciclo de vida implica a dos hospedadores: el mosquito hembra del género Anopheles y el hombre u otros primates. En el mosquito se realiza la reproducción sexual del parásito, y es, por tanto, el hospedador definitivo; en el hombre se realiza la multiplicación asexual, siendo el hospedador intermediario.
El ciclo comienza cuando el mosquito hembra infectado pica o muerde al hombre para alimentarse, inoculándole en el torrente sanguíneo, junto con la saliva, el estado esporozoíto del parásito o estado infectante para humanos. Por vía sanguínea los esporozoítos llegan al hígado. En las células hepáticas, los esporozoítos se desarrollan y multiplican (esquizogonia exo-eritrocítica primaria o esquizogonia preeritrocítica) transformándose en el estado esquizonte que, tras su rotura, libera miles de merozoítos.
En el caso de las especies P. vivax y P. ovale los esporozoítos puede estar en las células hepáticas durante un tiempo sin evolucionar, denominándose hipnozoítos. Pasado un tiempo de meses a años, los hipnozoítos pueden volver a activarse y multiplicarse (esquizogonia exo-eritrocítica secundaria).
Los merozoítos liberados en el torrente sanguíneo penetran en el interior de los glógulos rojos (eritrocitos) donde maduran y se dividen (esquizogonia eritrocítica) dando lugar a un número variable de merozoítos, que salen al torrente sanguíneo e invaden nuevos eritrocitos (en esta fase se produce la manifestación de la enfermedad en humanos). Después de 2-3 esquizogonias eritrocíticas algunos merozoítos inician un proceso de gamogonia transformándose en gametocitos (masculinos o microgametocitos y femeninos o macrogametocitos).
Cuando el mosquito vector pica o se alimenta de un humano infectado ingiere los eritrocitos con los gametocitos. En el estómago del insecto los gametocitos quedan libres y se forman los verdaderos gametos masculinos y femeninos. Tras producirse la fecundación, el cigoto formado evoluciona a oocineto, que penetra en el epitelio estomacal y se transforma en ooquiste que, tras varias divisiones mitóticas y una meiosis, libera miles de esporozoítos, que migran a las glándulas salivales del mosquito, de forma que el mosquito infectado al picar a un nuevo humano comienza de nuevo el ciclo.
Viabilidad, propagación y transmisión
Reservorio
Humanos y artrópodos (mosquito del género Anopheles).
Hospedadores
Humanos, artrópodos (mosquito del género Anopheles).
Dosis Infectiva Mínima (DIM)
Se desconoce en la actualidad.
Supervivencia ambiental
Los parásitos se mantienen vivos en la sangre almacenada entre 4 ºC y 6 °C durante periodos de hasta 10 a 14 días, aunque la mayoría de las infecciones ocurren con sangre almacenada menos de 5 días.
Formas de resistencia
No presenta formas de resistencia.
Mecanismo de propagación y transmisión
La transmisión se produce principalmente por la picadura de la hembra del mosquito del género Anopheles. La mayoría de los casos de infección en humanos se debe a las especies P. falciparum y P. vivax.
La hembra del mosquito cría en el agua (acumulaciones de agua dulce superficial, humedales, ríos, piscinas y charcos) donde pone los huevos y se alimenta de sangre, por lo que pica a humanos, normalmente al anochecer y al amanecer. La temperatura ambiente, la humedad y la lluvia determinarán sus posibilidades de sobrevivir y, por tanto, la posibilidad de transmisión de la enfermedad. El ciclo de vida del parásito en la hembra del mosquito infectada varía en función de la temperatura: cuanto más cálido es el ambiente más corto es el ciclo, aumentado así las posibilidades de transmisión. El ciclo suele durar entre 9-21días a temperatura de 25 ºC; y a temperatura de 15 ºC para P. vivax o de 20 ºC para P. falciparum el ciclo no se puede completar y, por tanto, la infección no se puede transmitir.
La transmisión de persona a persona es muy rara, aunque se puede dar a través de transfusiones de sangre, por trasplante de órganos y por el uso compartido de agujas o jeringas contaminadas con sangre infectada. También puede darse la transmisión vertical de la madre al hijo.
Teniendo en cuenta lo anterior, los casos de infección diagnosticados en Europa Occidental son viajeros o inmigrantes que proceden de zonas endémicas.
Vías de entrada
Parenteral.
Distribución geográfica
África, Asia (India, Sureste Asiático y Oriente Medio), Centro y Sur de América y Oceanía.
En muchas zonas templadas, como Europa Occidental y Estados Unidos, se ha logrado eliminar la malaria. Sin embargo, en la mayoría de estas zonas hay mosquitos Anopheles que pueden transmitirla; por tanto, la reintroducción de la enfermedad es un riesgo constante, que se ve incrementado por el cambio climático. En España están presentes algunos de estos mosquitos (6).
Actividades laborales con riesgo
Clasificación Nacional de Actividades Económicas (CNAE)
| CNAE 2009 | Descripción |
|---|---|
| A0210 | Silvicultura y otras actividades forestales |
| A0230 | Recolección de productos silvestres, excepto madera |
| A0240 | Servicios de apoyo a la silvicultura |
| B0510 | Extracción de antracita y hulla |
| B0520 | Extracción de lignito |
| B0710 | Extracción de minerales de hierro |
| B0721 | Extracción de minerales de uranio y torio |
| B0729 | Extracción de otros minerales metálicos no férreos |
| F4121 | Construcción de edificios residenciales |
| F4122 | Construcción de edificios no residenciales |
| F4211 | Construcción de carreteras y autopistas |
| F4212 | Construcción de vías férreas de superficie y subterráneas |
| F4213 | Construcción de puentes y túneles |
| F4221 | Construcción de redes para fluidos |
| F4222 | Construcción de redes eléctricas y de telecomunicaciones |
| F4291 | Obras hidráulicas |
| F4299 | Construcción de otros proyectos de ingeniería civil n.c.o.p. |
| F4313 | Perforaciones y sondeos |
| M7211 | Investigación y desarrollo experimental en biotecnología |
| M7219 | Otra investigación y desarrollo experimental en ciencias naturales y técnicas |
| O8424 | Orden público y seguridad |
| O8425 | Protección civil |
| Q8610 | Actividades hospitalarias |
| Q8622 | Actividades de medicina especializada |
| Q8623 | Actividades odontológicas |
| Q8690 | Otras actividades sanitarias |
| Q8710 | Asistencia en establecimientos residenciales con cuidados sanitarios |
| Q8720 | Asistencia en establecimientos residenciales para personas con discapacidad intelectual, enfermedad mental y drogodependencia |
| Q8731 | Asistencia en establecimientos residenciales para personas mayores |
| Q8732 | Asistencia en establecimientos residenciales para personas con discapacidad física |
| Q8811 | Actividades de servicios sociales sin alojamiento para personas mayores |
| Q8812 | Actividades de servicios sociales sin alojamiento para personas con discapacidad |
| S9603 | Pompas fúnebres y actividades relacionadas |
Clasificación Nacional de Ocupaciones (CNO)
| CNO 2011 | Descripción |
|---|---|
| 2111 | Médicos de familia |
| 2112 | Otros médicos especialistas |
| 2121 | Enfermeros no especializados |
| 2122 | Enfermeros especializados (excepto matronos) |
| 2159 | Profesionales de la salud no clasificados bajo otros epígrafes |
| 2414 | Geólogos y geofísicos |
| 2421 | Biólogos, botánicos, zoólogos y afines |
| 2425 | Ingenieros técnicos forestales y del medio natural |
| 2462 | Ingenieros técnicos de obras públicas |
| 2466 | Ingenieros técnicos de minas, metalúrgicos y afines |
| 2821 | Sociólogos, geógrafos, antropólogos, arqueólogos y afines |
| 3122 | Técnicos en construcción |
| 3128 | Técnicos en metalurgia y minas |
| 3143 | Técnicos forestales y del medio natural |
| 3313 | Técnicos en anatomía patológica y citología |
| 3314 | Técnicos en laboratorio de diagnóstico clínico |
| 5611 | Auxiliares de enfermería hospitalaria |
| 5612 | Auxiliares de enfermería de atención primaria |
| 5622 | Técnicos de emergencias sanitarias |
| 5629 | Trabajadores de los cuidados a las personas en servicios de salud no clasificados bajo otros epígrafes |
| 5710 | Trabajadores de los cuidados personales a domicilio |
| 5892 | Empleados de pompas fúnebres y embalsamadores |
| 5910 | Guardias civiles |
| 5921 | Policías nacionales |
| 5922 | Policías autonómicos |
| 5923 | Policías locales |
| 5931 | Bomberos (excepto forestales) |
| 5932 | Bomberos forestales |
| 5991 | Vigilantes de prisiones |
| 5993 | Agentes forestales y medioambientales |
| 6410 | Trabajadores cualificados en actividades forestales y del medio natural |
| 8111 | Mineros y otros operadores en instalaciones mineras |
| 8322 | Operadores de maquinaria forestal móvil |
| 9601 | Peones de obras públicas |
Efectos sobre la salud
Grupo de riesgo
2
(Ver Anexo II RD 664/1997 )Infección
Malaria o paludismo: las manifestaciones clínicas dependen de la especie, del número de parásitos y del estado inmunitario del huésped. No obstante, los síntomas habituales son parecidos a los de la gripe; normalmente aparecen después de un período de incubación de 1 a 4 semanas, aunque también se han observado períodos de incubación de varios meses. Los primeros síntomas o síntomas premonitorios comprenden: fiebre, dolor de cabeza, dolores musculares, cansancio, náuseas, vómitos y diarrea. Después se produce el ataque agudo con los síntomas característicos o paroxismos palúdicos, que constan de tres etapas sucesivas: escalofrío, fiebre y sudoración (diaforesis). Estos se repiten cada 48 horas aproximadamente en el caso de infección por P. vivax, P. ovale y P. falciparum (fiebres tercianas), o cada 72 horas aproximadamente en caso de P. malariae (fiebres cuartanas). También se produce esplenomegalia y, como consecuencia de la pérdida de glóbulos rojos, puede aparecer anemia e ictericia (coloración amarilla de la piel y los ojos).
P. falciparum es la especie que produce las infecciones más graves; si no se trata rápidamente (en las primeras 24 horas), la infección puede llegar a causar insuficiencia renal, convulsiones, confusión mental, coma y muerte. En el caso de las especies de P. vivax y P. ovale, la infección puede ser recurrente, debido a que los parásitos pueden permanecer latentes en el hígado y después de un tiempo reactivarse e invadir los glóbulos rojos, manifestándose de nuevo la enfermedad (recaída), al cabo de varios meses o hasta aproximadamente 4 años después de que la persona fue infectada.
En las zonas donde el paludismo es endémico, las personas pueden adquirir una inmunidad parcial, lo que posibilita la aparición de infecciones asintomáticas.
Efectos alérgicos (Ver Anexo II RD 664/1997 ) / (Ver Allergen )
No se han descrito
Efectos tóxicos (Ver Anexo II RD 664/1997 )
No se han descrito
Efectos cancerígenos (Ver International Agency for Research On Cancer - IARC )
No se han descrito
Efectos en la maternidad
No se han descrito
Enfermedad
| CIE-10 | Nombre | Enfermedad de Declaración Obligatoria |
|---|---|---|
| B51 | Paludismo [malaria] debido a Plasmodium vivax | Sí |
| B52 | Paludismo [malaria] debido a Plasmodium malariae | Sí |
| B53 | Otras formas de malaria especificadas | Sí |
| B54 | Paludismo [malaria] no especificado | Sí |
Prevención y control
Desinfectantes
No se han descrito
Inactivación física
No se han descrito
Antimicrobianos
Cloroquina, amodiaquina, primaquina, sulfadoxina-pirimetamina, mefloquina, atovacuona-proguanil, quinina, doxiciclina, artemisinina, dehidroartemisina-piperaquina, artemeter–lumefantrina, artesunato.
Vacunación
No disponible
Medidas preventivas generales
Los trabajadores que tengan que viajar a zonas afectadas deben seguir las recomendaciones de Sanidad Exterior (9).
Evitar la acumulación de agua y suciedad (materia orgánica); desinsectación de los locales de trabajo y zonas anexas (establos, jardineras, etc.) con insecticidas de efecto residual, y uso de mosquiteros tratados con insecticidas piretroides.
Evitar las zonas donde hay mosquitos en las horas de máxima actividad de los mismos, normalmente al atardecer y al amanecer; usar ropa de trabajo y calzado que cubra la mayor parte del cuerpo y de colores claros; usar repelentes que contenga dietiltoluamida (DEET), IR3535 o Icaridin y aplicarlos siguiendo las indicaciones del fabricante o rociando las partes del cuerpo expuestas y la ropa.
Adecuadas prácticas de higiene y aseo personal en el trabajo como: evitar el contacto de heridas abiertas con material contaminado (cubriéndolas con apósitos estériles e impermeables); lavado de manos al finalizar la jornada laboral, después de quitarse los guantes y tras el contacto con elementos contaminados; utilizar ropa de trabajo y equipos de protección individual.
Precauciones en centros sanitarios
En el ámbito sanitario, se deberán adoptar las Precauciones Estándar (11).
EPI
Protección de las manos: guantes de protección frente a microorganismos en caso de contacto con materiales potencialmente infecciosos.
Protección ocular: gafa de protección de montura universal en caso de riesgo de contacto accidental mano/guante contaminado-ojo, o pantalla de protección facial (símbolo de marcado en montura: 3) en caso de riesgo de exposición a salpicaduras.
Seguridad en laboratorio
Nivel de contención: 2
El principal riesgo es debido a la inoculación accidental del estado infectante del parásito, bien con material cortante o punzante contaminado, o bien a través de lesiones en la piel. También la picadura de la hembra del mosquito infectada en trabajos con artrópodos.
Los especímenes o muestras más peligrosas son la sangre, los cultivos celulares y los artrópodos infectados.
Se requieren las prácticas y la contención de un nivel 2 de bioseguridad, de manera que se evite la inoculación accidental. Esto incluye trabajar dentro de una cabina de seguridad biológica en el caso de operaciones que generen bioaerosoles o cuando se trabaje con grandes volúmenes de material potencialmente infeccioso; evitar o reducir el material cortante o punzante y utilizar ropa de trabajo y guantes de protección frente a microorganismos.
En trabajos con mosquitos infectados, la caja o contenedor primario de los mismos, así como el diseño y la construcción del local, deben impedir su fuga o liberación accidental.
Bibliografía
- Llop. Hernández, A. Microbiología y Parasitología Médicas. Tomo III. Bvscuba. 2004.
- Centers for Disease Control and Prevention (CDC). Biosafety in Microbiological and Biomedical Laboratories. 6th edition. 2020.
- Centers for Disease Control and Prevention (CDC). Malaria. 2016.
- European Centre for Disease Prevention and Control (ECDC). Malaria
- European Centre for Disease Prevention and Control (ECDC). Mosquito-borne diseases.
- Institut National de Recherche et de Sécurité (INRS). BAse d'OBservation des Agents Biologiques. Plasmodium. 2022.
- Institut National de Recherche et de Sécurité (INRS). Paludisme. 2019.
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Consejos Sanitarios para el Viajero Internacional.
- Organización Mundial de la Salud (OMS). Paludismo. Nota descriptiva. 2021.
- Servicio Riojano de Salud. Precauciones de aislamiento en centros sanitarios. 2008.
- Universidad Nacional Autónoma de México (UNAM). PALUDISMO o MALARIA. 2016.